Токсический эпидермальный некролиз, что это такое, симптомы и как проводится лечение

Системный эпидермальный некролиз, или NET, является редким заболеванием кожи, характеризующимся наличием повреждений по всему телу, которые могут привести к стойкому шелушению кожи. Это заболевание в основном вызвано употреблением таких лекарств, как аллопуринол и карбамазепин, но оно также может быть результатом бактериальных или вирусных инфекций, например.
NET является болезненным и может привести к летальному исходу в 30% случаев, поэтому, как только появляются первые симптомы, важно проконсультироваться с дерматологом, чтобы подтвердить диагноз и начать лечение..
Лечение проводится в отделении интенсивной терапии и в основном с приостановкой приема лекарств, вызывающих заболевание. Кроме того, из-за воздействия на кожу и слизистую оболочку принимаются профилактические меры, чтобы избежать внутрибольничных инфекций, которые могут дополнительно поставить под угрозу клиническое состояние пациента..
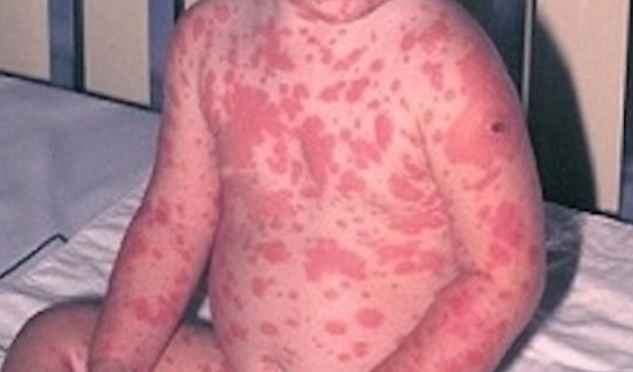
ЧИСТЫЕ симптомы
Наиболее характерным симптомом токсического эпидермального некролиза является повреждение кожи в более чем 30% организма, которое может кровоточить и выделять жидкости, способствуя обезвоживанию организма и инфекциям..
Основные симптомы похожи на грипп, например:
- Недомогание;
- Высокая температура;
- кашель;
- Боль в мышцах и суставах.
Эти симптомы, однако, исчезают через 2-3 дня и сопровождаются:
- Кожные высыпания, которые могут кровоточить и быть болезненными;
- Области некроза вокруг поражений;
- Пилинг кожи;
- Появление пузырьков;
- Изменения в пищеварительной системе из-за наличия повреждений в слизистой оболочке;
- Появление язв в полости рта, горла и заднего прохода, реже;
- Отек глаз.
Поражения токсического эпидермального некролиза происходят практически во всем теле, в отличие от синдрома Стивенса-Джонсона, который, несмотря на одинаковые клинические проявления, диагностику и лечение, поражения более сконцентрированы в туловище, лице и груди. Узнайте больше о синдроме Стивенса-Джонсона.
Основные причины
Токсический эпидермальный некролиз в основном вызывается лекарственными средствами, такими как аллопуринол, сульфонамид, противосудорожные средства или противоэпилептические средства, такие как, например, карбамазепин, фенитоин и фенобарбитал. Кроме того, люди с аутоиммунными заболеваниями, такими как системная красная волчанка, или с ослабленной иммунной системой, такой как СПИД, с большей вероятностью имеют кожные поражения, характерные для некролиза..
В дополнение к лекарственным препаратам, кожные поражения могут происходить из-за инфекций, вызванных вирусами, грибами, простейшими или бактериями, а также из-за наличия опухолей. На это заболевание также могут влиять старость и генетические факторы..

Как проводится лечение
Лечение токсического эпидермального некролиза проводится в отделении интенсивной терапии при ожогах и состоит в устранении препарата, который используется пациентом, поскольку обычно НЕТ является результатом побочных реакций на определенные лекарства..
Кроме того, замена жидкостей и электролитов, потерянных из-за обширных поражений кожи, производится путем введения сыворотки в вену. Ежедневный уход за травмами также выполняется медсестрой, чтобы избежать кожных или генерализованных инфекций, которые могут быть довольно серьезными и еще больше поставить под угрозу здоровье пациента..
Когда поражения достигают слизистой оболочки, кормление может стать затруднительным для человека, и, следовательно, пища вводится внутривенно, пока слизистые оболочки не будут восстановлены..
Чтобы уменьшить дискомфорт, вызванный повреждениями, компрессы холодной воды или нейтральные кремы также могут быть использованы для стимуляции увлажнения кожи. Кроме того, врач также может порекомендовать использовать антиаллергены, кортикостероиды или антибиотики, например, если NET вызван бактериями или если у пациента возникла инфекция в результате заболевания и которая может ухудшить клиническое состояние..
Как ставится диагноз
Диагноз ставится в основном на основании характеристик поражений. Не существует лабораторного теста, который мог бы указать, какое лекарственное средство несет ответственность за заболевание, и тесты стимула в этом случае не указаны, так как это может вызвать ухудшение заболевания. Таким образом, для человека важно сообщить врачу, если у него есть какое-либо заболевание или если он использует какое-либо лекарство, чтобы врач мог подтвердить диагноз заболевания и идентифицировать возбудителя..
Кроме того, чтобы подтвердить диагноз, врач обычно запрашивает биопсию кожи, а также полный анализ крови, микробиологические анализы крови, мочи и раны, чтобы проверить наличие инфекции, а также дозировку некоторых факторов, отвечающих за иммунный ответ..